Saúde digital na primeira infância e continuidade do cuidado: o que a telefonoaudiologia revela sobre um desafio maior do Brasil
Mais do que atendimento remoto, o debate central é como organizar acesso especializado, triagem clínica e integração assistencial sem precarizar o cuidado.
Resumo
A telefonoaudiologia não deve ser vista apenas como atendimento remoto. Quando analisada sob a ótica da saúde pública, ela revela um desafio nacional mais amplo: como organizar cuidado híbrido, acesso especializado e continuidade assistencial em um país marcado por desigualdades territoriais, barreiras logísticas e distribuição assimétrica de profissionais. Este artigo examina por que o debate precisa sair da lógica da conveniência digital e entrar no campo do desenho institucional, da triagem clínica, da integração com a rede e da governança do cuidado, especialmente na primeira infância, na maternidade e na reabilitação da comunicação.
Artigo por:
MSc. Mauricio Pereira Malta – Mestre em Administração Pública, Professor, Palestrante, Especialista em Desenvolvimento e Modelagem de Politicas Públicas. Especialista em Inovação e Liderança pela Havard Kenedy Business School.
Fga. Gessandra Malta – Fonoaudióloga, Mestranda em Saúde Materno Infantil. Especialista em Fonoaudiologia Hospitalar e Intensiva, com pós-graduação em Gerontologia, Disfagia e Cuidados Paliativos.
Neste tema você também pode se interessar por:
– Impacto na deglutição e voz após intubação orotraqueal prolongada.
– Intervenção fonoaudiológica em pacientes críticos com Covid-19.
Saúde digital na primeira infância e continuidade do cuidado: o que a telefonoaudiologia revela sobre um desafio maior do Brasil
O problema não é a tela. O problema é o desenho do cuidado.
Durante muito tempo, a telefonoaudiologia foi apresentada ao público quase sempre pelo ângulo da conveniência: mais conforto, menos deslocamento, menos tempo perdido. Esse argumento tem apelo, mas é pequeno para o tamanho do desafio brasileiro e do resultado que pode ser esperado. O ponto central não é que a tecnologia facilite a vida. O ponto central é que, em um país de dimensões continentais, com oferta profissional desigualmente distribuída e forte atrito logístico para muitas famílias, a modalidade remota pode funcionar como instrumento de continuidade do cuidado especializado, desde que seja desenhada como política pública, e não como improviso tecnológico.
Vista sob esse ângulo mais amplo, a telefonoaudiologia deixa de ser apenas um recurso técnico de nicho e passa a iluminar um problema nacional maior: como o Brasil pode organizar cuidado híbrido, especialmente na primeira infância, na maternidade, na reabilitação e no desenvolvimento da comunicação, sem transformar inovação em atalho clínico ou exclusão digital disfarçada de modernização.
O Brasil já possui base legal. O que falta é transformar permissão em política organizada.
A base legal para esse avanço já existe. A Lei nº 14.510/2022 autorizou e disciplinou a telessaúde em todo o território nacional e estabeleceu princípios claros: consentimento livre e informado, direito de recusa ao atendimento remoto, garantia de atendimento presencial quando solicitado, validade nacional dos atos em telessaúde e observância da LGPD e das normas do SUS. Na Fonoaudiologia, a Resolução CFFa nº 580/2020 regulamentou a telefonoaudiologia e determinou que ela deve manter equivalência ética e técnica com o atendimento presencial, com consentimento formal, registro em prontuário, escolha criteriosa dos procedimentos e autonomia clínica do profissional para decidir quando o remoto é apropriado, e quando não é.
Isso muda o eixo do debate. A questão já não é mais “pode ou não pode”. Pode. A questão séria é outra: como usar essa autorização para corrigir falhas reais de acesso, sem transformar a inovação em atalho clínico ou exclusão digital disfarçada de modernização.
Esse ponto é decisivo porque o país tem, ao mesmo tempo, expansão de conectividade e desigualdade persistente. Em 2024, a internet já alcançava 93,6% dos domicílios brasileiros, mas a conectividade rural seguia inferior à urbana; além disso, entre os lares sem internet, uma parte relevante citava custo do serviço e falta de habilidade para uso como barreiras importantes. Em outras palavras, infraestrutura digital cresceu, mas não se tornou sinônimo automático de acesso clínico qualificado.
Quando a geografia define o acesso, o sistema já começou falhando
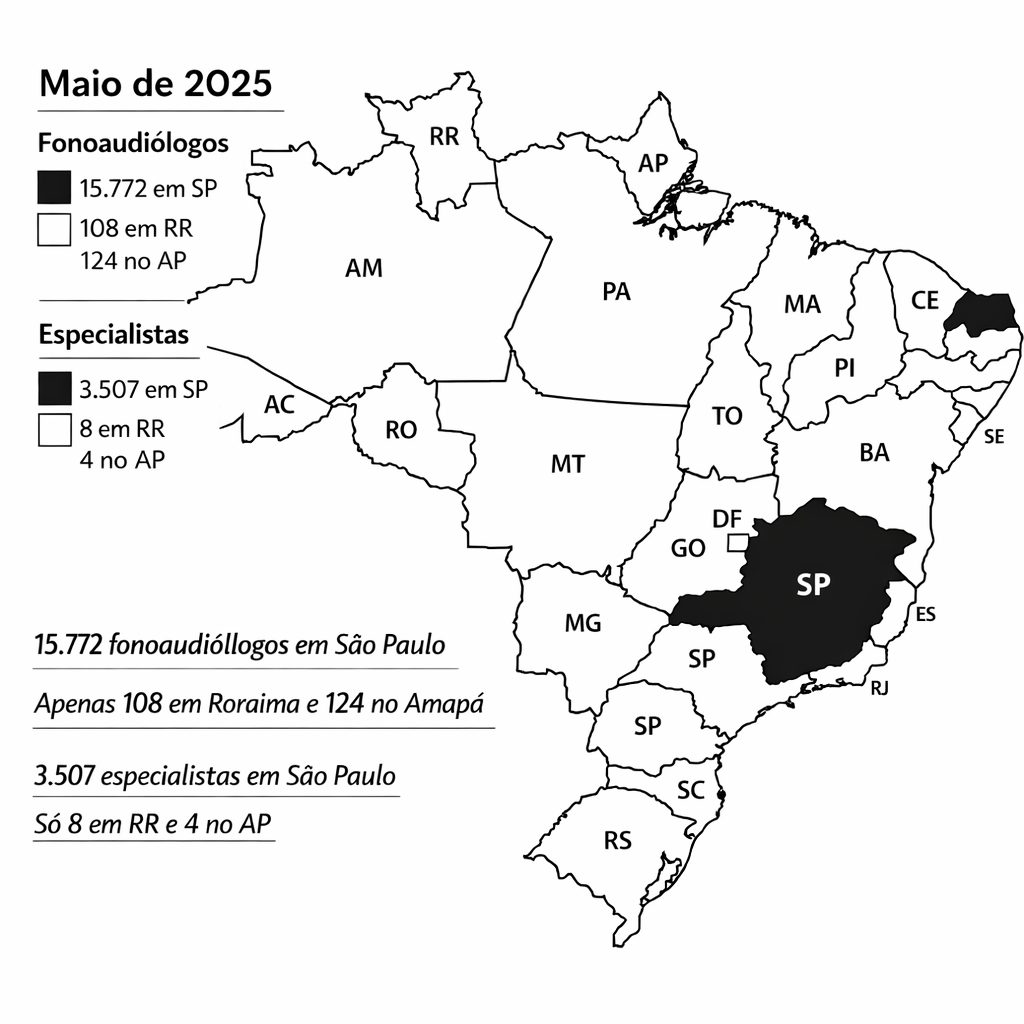
O problema se agrava quando se observa a distribuição da força de trabalho. Em maio de 2025, o CFFa registrava 57.263 fonoaudiólogos no Brasil, mas a distribuição entre estados seguia fortemente desigual: São Paulo tinha 15.772 profissionais, enquanto Roraima tinha 108 e o Amapá, 124. Entre especialistas, a assimetria também era expressiva: 9.920 no total, sendo 3.507 apenas em São Paulo, contra 8 em Roraima e 4 no Amapá. Em um cenário assim, insistir exclusivamente no presencial significa, em muitos territórios, apenas administrar escassez com fila, deslocamento e abandono terapêutico.
Esse é o ponto em que a discussão deixa de ser tecnológica e passa a ser institucional. O desafio brasileiro não é apenas “digitalizar atendimentos”. O desafio é impedir que o CEP, a renda, a distância e a logística familiar definam quem consegue ou não manter cuidado especializado com regularidade e resultado.
A evidência é promissora, mas não autoriza simplificações
A literatura científica ajuda, mas também exige prudência. Revisão sistemática de 2017 sobre intervenção fonoaudiológica por teleatendimento em crianças em idade escolar concluiu que os resultados eram, em geral, comparáveis aos do presencial, embora a base ainda fosse limitada. Meta-análise publicada em 2025 avaliando serviços fonoaudiológicos remotos versus presenciais reuniu ensaios clínicos em diferentes condições e apontou ausência de diferença estatisticamente significativa em parte dos desfechos analisados, com sinais especialmente favoráveis para algumas aplicações, como gagueira e Parkinson. Isso é importante, mas a conclusão correta não é “o remoto substitui tudo”; é “há evidência suficiente para usos selecionados, desde que com boa triagem e bom desenho clínico”.
O mesmo raciocínio vale para o cuidado materno infantil. A ideia de apoiar puérperas e famílias de recém-nascidos por meio remoto é intuitivamente forte: esse é um período marcado por cansaço, insegurança, dificuldade de deslocamento e necessidade de orientação rápida e técnica. A evidência, contudo, é heterogênea. Uma revisão sistemática com metanálise de 2022 encontrou associação entre suporte virtual em amamentação e aumento da amamentação exclusiva em 1 e 6 meses.
Já um ensaio clínico randomizado de 2025 mostrou que a telelactação não elevou as taxas de amamentação no conjunto da amostra, o que reforça uma leitura mais madura da evidência: a modalidade remota pode gerar valor, mas seu efeito depende do desenho do programa, do contexto de implementação e da capacidade de integração com a rede física.
Essa é a leitura tecnicamente responsável. Nem deslumbramento digital, nem rejeição automática. O que a evidência recomenda é critério.
Por que as respostas tradicionais ainda são insuficientes
É exatamente aqui que as respostas tradicionais falham. De um lado, há o modelo puramente presencial, que protege o padrão clássico do cuidado, mas frequentemente ignora o custo invisível que o usuário paga em tempo, transporte, falta ao trabalho, desorganização familiar e desistência. De outro, há o modelo digital desestruturado, que multiplica consultas soltas, porém sem protocolo de elegibilidade, sem retaguarda presencial clara, sem integração com prontuário e sem métrica de continuidade.
Um modelo gera gargalo. O outro, dispersão. Nenhum deles resolve o desafio principal: oferecer cuidado especializado contínuo, seguro e territorialmente mais equitativo.
A saída mais inteligente: linha de cuidado híbrida, e não ferramenta isolada
Por isso, a telefonoaudiologia precisa sair da lógica de ferramenta avulsa e entrar na lógica de linha de cuidado híbrida. A proposta que melhor traduz esse salto é um modelo que chamo de TEIA FONO, sigla para Triagem, Elegibilidade, Integração e Acompanhamento em Telefonoaudiologia.
O nome importa menos do que a arquitetura: antes do agendamento remoto, o usuário passa por triagem clínica e tecnológica; depois, é classificado em uma de quatro rotas, remoto preferencial, híbrido, presencial preferencial ou encaminhamento imediato. A modalidade deixa de ser um dogma e passa a ser uma decisão clínica organizada.
Primeira camada: triagem estruturada
A primeira camada da TEIA FONO é a triagem estruturada. Ela deve responder, com brevidade e objetividade, perguntas que hoje muitos serviços sequer padronizam: o caso exige exame físico ou instrumental? Há sinais de alerta? Existe facilitador disponível? A família compreende e consegue operar a tecnologia? A finalidade é avaliação inicial, seguimento, reorientação, treinamento, telemonitoramento ou reavaliação?
Sem isso, a modalidade remota vira loteria assistencial.
Segunda camada: elegibilidade dinâmica
A segunda camada é a elegibilidade dinâmica. A Resolução CFFa já deixa claro que a decisão sobre quem pode ser atendido por telefonoaudiologia deve se basear no benefício e na segurança do cliente, considerando fatores como idade, escolaridade, cognição, cultura e habilidades para uso de TICs.
Em vez de reduzir a escolha a “online versus presencial”, a política deve trabalhar com combinação de modalidades ao longo da jornada. Há usuários para quem o remoto pode ser porta de entrada; outros exigirão avaliação inicial presencial e seguimento híbrido; outros, ainda, precisam permanecer integralmente no cuidado presencial.
Terceira camada: integração real com a rede assistencial
A terceira camada é a integração com a rede assistencial. A telefonoaudiologia não deve existir como ilha. O Ministério da Saúde já estruturou o Programa SUS Digital em etapas que incluem diagnóstico situacional, medição de maturidade digital e elaboração de plano por macrorregião de saúde. O manual do programa explicita que a implementação deve partir de diagnóstico territorial, aplicação do Índice Nacional de Maturidade em Saúde Digital e construção de plano de ação por macrorregião.
Isso oferece uma base institucional concreta para que a telefonoaudiologia seja incorporada a redes já existentes, em vez de nascer como projeto paralelo.
Essa integração é particularmente estratégica em dois pontos. O primeiro é o eixo materno infantil, sobretudo no pós-parto, na orientação orofacial, no apoio à amamentação e no seguimento de famílias que precisam de resposta rápida sem exposição desnecessária a deslocamentos. O segundo é o eixo da reabilitação auditiva e comunicativa, no qual o SUS já conta com 241 serviços habilitados especializados em reabilitação auditiva, distribuídos em 26 estados, incluindo Centros Especializados em Reabilitação e Centros de Reabilitação Auditiva de média e alta complexidade.
A oportunidade está em usar essa rede como retaguarda presencial articulada a fluxos remotos bem definidos.
Financiamento e governança: sem isso, a inovação não escala
O financiamento dessa política não precisa partir da fantasia de orçamento infinito. O caminho mais plausível é reordenar incentivos já existentes. Parte dos recursos pode ser mobilizada dentro do planejamento territorial do SUS Digital; outra parte pode vir de contratualização assistencial orientada por continuidade do cuidado, e não apenas por volume de procedimentos.
Em vez de remunerar exclusivamente o ato isolado, o gestor pode vincular parte do pagamento a indicadores como tempo até primeiro contato, taxa de absenteísmo, continuidade em 30, 60 e 90 dias, proporção correta de conversão para o presencial, satisfação do usuário e evolução funcional por linha de cuidado. É menos sedutor do que inaugurar plataforma com nome em inglês; mas, em termos de política pública, é muito mais inteligente.
Os riscos existem, e precisam ser tratados com seriedade
Há, claro, riscos relevantes. O primeiro é substituir indevidamente o presencial por razões administrativas ou financeiras. O segundo é aprofundar exclusão digital onde já há vulnerabilidade social. O terceiro é banalizar o consentimento e a proteção de dados. O quarto é lançar programas sem capacitação real dos profissionais.
A própria regulação da telefonoaudiologia já antecipa parte dessas salvaguardas: exige consentimento formal, inclusão do termo no prontuário, registro das atividades, documentação das adaptações feitas pela ausência de contato físico, treinamento de facilitadores e autonomia clínica para suspender ou redirecionar o atendimento quando o remoto deixar de ser seguro.
Em síntese, a modalidade híbrida só será legítima quando a conveniência administrativa não puder se sobrepor ao critério clínico
A lição internacional é clara: tecnologia sem coordenação não transforma sistema
A experiência internacional converge nessa direção. Revisão sistemática sobre telehealth em áreas rurais e remotas da Austrália mostrou que sustentabilidade depende menos de entusiasmo tecnológico e mais de fatores como modelo de cuidado, adaptabilidade, eficiência, ownership e infraestrutura. A OMS, no World Report on Hearing, defende a integração do cuidado auditivo e da comunicação aos planos nacionais de saúde, dentro de uma abordagem centrada na pessoa.
Traduzindo para o debate brasileiro: tecnologia isolada impressiona; tecnologia incorporada à governança transforma.
O que está em jogo não é o futuro da tecnologia. É o futuro do acesso.
No fim, a pergunta mais importante não é se a telefonoaudiologia representa o futuro. Em muitos contextos, ela já é presente. A pergunta correta é se o Brasil continuará usando essa modalidade como solução episódica e desigual, ou se terá coragem institucional para convertê-la em política pública híbrida, criteriosa e mensurável.
“O que falta não é licença jurídica, nem discurso de inovação. O que falta é desenho.”
Quando o cuidado especializado depende demais da geografia, da renda e da capacidade da família de “dar um jeito”, o sistema falha antes mesmo da primeira sessão. A telefonoaudiologia pode ajudar a corrigir isso, não por mágica, não por marketing, e certamente não por improviso. Ela só cumprirá sua promessa pública quando for tratada como o que realmente deve ser: uma estratégia de acesso com triagem, rede, responsabilidade clínica e compromisso com continuidade.
Se o país fizer esse movimento, a tela deixará de ser vitrine. Passará a ser ponte.
Referências
Lei nº 14.510/2022; Resolução CFFa nº 580/2020; Programa SUS Digital, Ministério da Saúde; IBGE PNAD TIC 2024; CFFa, quantitativos de profissionais e especialistas por estado, maio de 2025; Wales et al., 2017; Scott et al., 2025; Blackmore et al., 2022; Uscher Pines et al., 2025; Bradford et al., 2016; WHO, World Report on Hearing, 2021.
Artigo por: MSc. Maurício Pereira Malta e Fga. Gessandra Valéria da Silva Oliveira Malta.
Tem um artigo e gostaria de publicá-lo aqui?
Envie seu Artigo para a nossa Banca Avaliadora
Submeta seu artigo para avaliação da nossa banca técnica especializada. Os conteúdos aprovados passam por análise criteriosa e, quando selecionados, são publicados em nossos canais institucionais, ampliando alcance, credibilidade e impacto científico.
